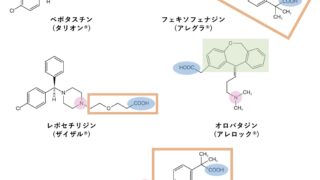
ザイザル®︎(レボセチリジン)はアレルギーで使用される抗ヒスタミン薬として有名な薬ですが、今回は「授乳中のザイザル®︎の服用」について、実際に母乳中に出てくるザイザル®︎の量を概算で求めて、臨床的にどうか確認してみようと思います。
授乳中の薬の服用は度々問題になり、基本的には国立成育医療研究センター(https://www.ncchd.go.jp/)の情報を参考にすることになりますが、たとえ概算でも数値化できた方が説得力と安心感が増します。
また添付文書では「本剤投与中は授乳を避けさせること」となっていても、臨床上は問題のない場合もあるので、ザイザル®︎(レボセチリジン)を例に考えてみます。

第106回薬剤師国家試験、問268-269に当該問題があるのでそちらも参考にしてみてください。


ザイザル®︎ ( レボセチリジン )の母乳移行量(概算)
では実際に計算してみましょう!
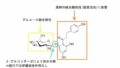
今回参考にするパラメータはCmax(最高血中濃度)とM/P比(薬剤の母乳中濃度/母体血漿中濃度)です。
M/P比(母乳中薬物濃度/血中薬物濃度)
⇨薬の母乳移行の程度を表す指標
M/P比<1であることが望ましい
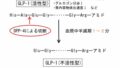
ザイザル®︎錠のインタビューフォームで薬物動態のグラフとパラメータも確認してみます。
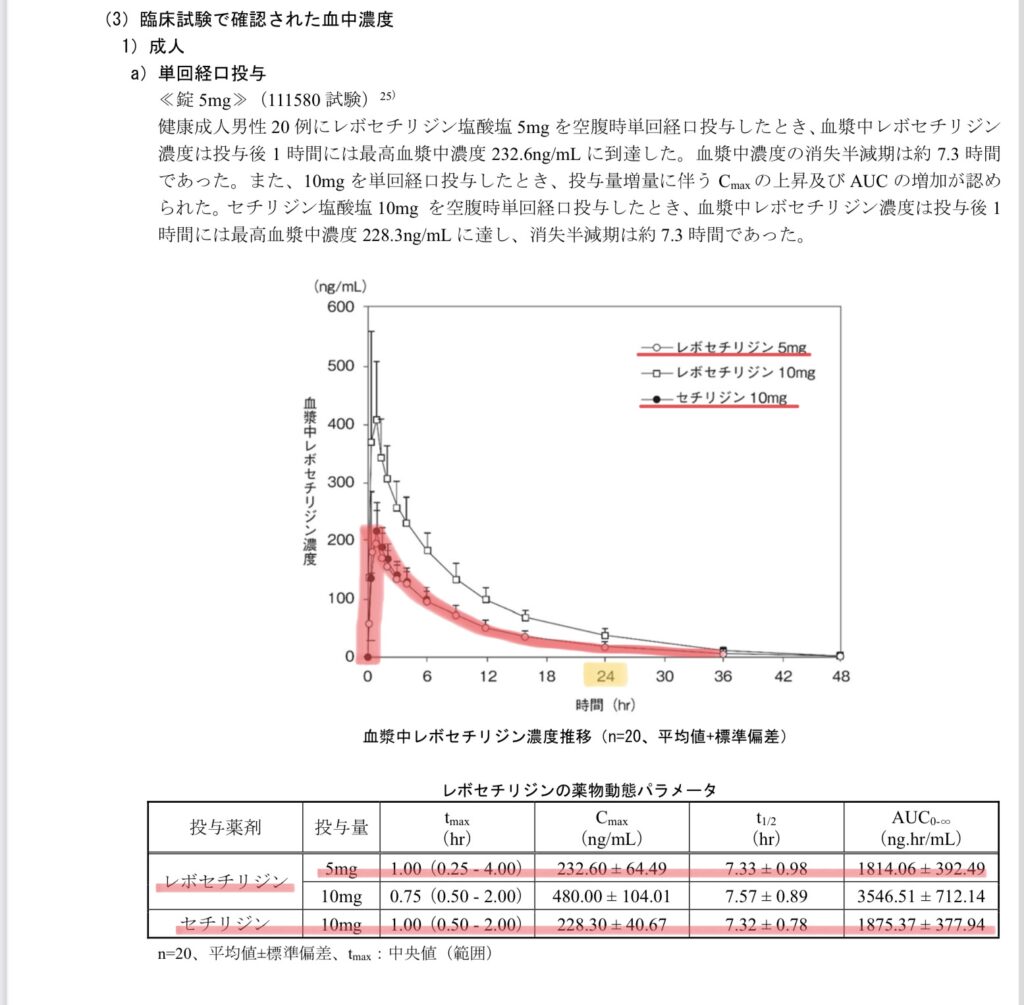

レボセチリジン5mgとセチリジン10mgの薬物動態がほぼ等しいことがわかるので、セチリジンの乳汁移行性のデータを利用します。
M/P比はラットのデータなので、ヒトでの再現性と投与量の整合性は担保できませんが目安として考えます。(1mg/kgは体重60kgのヒトでは60mg、セチリジン常用量(10mg)の6倍でかなり高用量)
数値はCmax = 232.6(ng/mL)、M/P比 = 0.8(ラット、1mg/kgでの最大値)を利用。
この時の母乳中濃度は、Cmax × M/P比 = 186.0(ng/mL)
ここで、ザイザル®︎(レボセチリジン)の小児用量を添付文書で確認すると、6ヶ月≦小児<1歳ではレボセチリジンとして1.25mg/日となっています。

さて、先程の母乳中濃度をng→mgに変換すると、母乳中濃度 = 1.86 × 10-4(mg/mL)
また、ザイザル®︎(レボセチリジン)の累積係数は1.08であり、反復投与での薬物動態は変化しないとされているため単回投与のデータで問題ない、と判断できます。
では、今回は生後8ヶ月の乳児を想定してみましょう!
生後8ヶ月の乳児の授乳量の目安を、200〜220mL/回、4〜5回/日として、
母乳移行量(mg/回) = 1.86 × 10-4 × (200〜220mL) = 3.72〜4.09 × 10-2(mg/回)
さらに1日あたりの母乳移行量にすると、
母乳移行量(mg/日) = 3.72〜4.09 × 10-2 × (4〜5回) = 0.149〜0.205(mg/日)
と計算できます。
6ヶ月〜1歳児の用量は1.25mg/日なので、仮に0.205mg/日だとしても小児常用量の約1/6とかなり少ないことがわかります。
この計算は「常にCmaxの状態で1日5回(220mL×5回)授乳をしたとしても小児用量の1/6程度である」ということと同じなので、実際にはさらに低いと言えます。
例えば服用24時間後では、半減期が7.3hであることから、さらに約1/8(T1/2(=7.3h) × 3 ≒ 24hとして)の血中濃度になるため、ほとんど母乳中に出ることはないでしょう(0.0372〜0.0409mg×1/8)。
授乳中のザイザル®︎ ( レボセチリジン )まとめ
以上のことから、ザイザル®︎(レボセチリジン)は授乳中でも比較的安全に使用できると考えられます。
そして、今回計算に用いた数値自体がかなり大きいものであることからも、実際の母乳移行量はさらに小さいと言えます。(計算には血中濃度の最も高いCmax、そしてM/P比も大きな値を用いたため。)
薬剤師としては、それでも患者さんが授乳に不安を抱くのであれば、Cmaxである服用1時間後の授乳は避け、血中濃度の最も低い次回服用の直前に授乳もしくは搾乳しておく、などのアドバイスをするといいのかもしれません。
まとめると、レボセチリジンの母乳移行量の計算式は以下のようになります。
母乳移行量(mg) =
レボセチリジン血中濃度(ng/mL)
× 10−4
× M/P比(0.8)
× 授乳量(mL)
今回は生後8ヶ月の乳児を例に挙げましたが、この式を利用すれば他の授乳月齢でも計算することが可能です。
その際は、レボセチリジン服用後の母体血中濃度(ng/mL)と乳児の授乳量、授乳回数を調べて掛ければ求まります。
実際には、レボセチリジンの場合は半減期が約7.3hなので、7.3h経過後に授乳すれば少なくとも上記計算のさらに1/2以下の母乳移行量となります。
最初の「濃度×M/P比」の式からもわかるように、薬物の母乳移行量は血中濃度に比例して低下します。より厳密に計算するなら、1日の中でのお母さんの授乳(搾乳)タイミングでそれぞれ血中濃度を求めて計算すれば良く(骨は折れますが…)、そこまでできればより良い提案ができると思います。
ただ、念を押しますが、あくまで“概算”であり推測の域を出ないので、参考程度にお考えください。
今回の計算以外にもRID(相対的乳児投与量)(%)が出ていたり、海外のデータ等も参考にできる場合もあるので、母子の健康状態や事情も考慮して、総合的に最適な選択を提案できたら良いと思います。
RID(相対的乳児薬物摂取量)(%)
=乳児薬物摂取量/母体薬物摂取量×100
⇨RID(%)<10%なら安全に投与可能とされている
追記:LactMed
参考の一つとして、アメリカ国立衛生研究所の運営するデータベースのDrugs and Lactation Database (通称、LactMed:https://www.ncbi.nlm.nih.gov/books/NBK501922/#IX-L)でも確認してみると、レボセチリジンは授乳中でもおそらく容認でき、高用量や長期使用だと乳児の眠気や母体の母乳量減少を引き起こすかもしれないとのことですが、やはり基本的には問題なさそうです。

いずれにしても個別の判断が必要になるので医師や薬剤師が相談に乗り、ライフスタイルや薬物動態的な計算も含めて、断乳せずともお母さんたちが安心して薬物治療を受けられるよう努めていく必要がありますね。
その他のよく使われる抗ヒスタミン薬についてもまとめているのでご参考までに↓↓
cf. アレグラ®︎(フェキソフェナジン)、デザレックス®︎(デスロラタジン)、アレロック®︎(オロパタジン)の母乳移行量の概算